कैल्केनियल फ्रैक्चर के सर्जिकल उपचार के लिए पारंपरिक लेटरल एल दृष्टिकोण एक प्रचलित तरीका है। हालांकि इससे ऊतक पूरी तरह से दिखाई देता है, लेकिन चीरा लंबा होता है और नरम ऊतक अधिक छिल जाता है, जिससे नरम ऊतक के देर से जुड़ने, नेक्रोसिस और संक्रमण जैसी जटिलताएं आसानी से उत्पन्न हो सकती हैं। वर्तमान में समाज में न्यूनतम इनवेसिव सौंदर्य पर जोर दिया जा रहा है, जिसके चलते कैल्केनियल फ्रैक्चर के न्यूनतम इनवेसिव सर्जिकल उपचार की काफी सराहना की जा रही है। इस लेख में 8 सुझाव संकलित किए गए हैं।
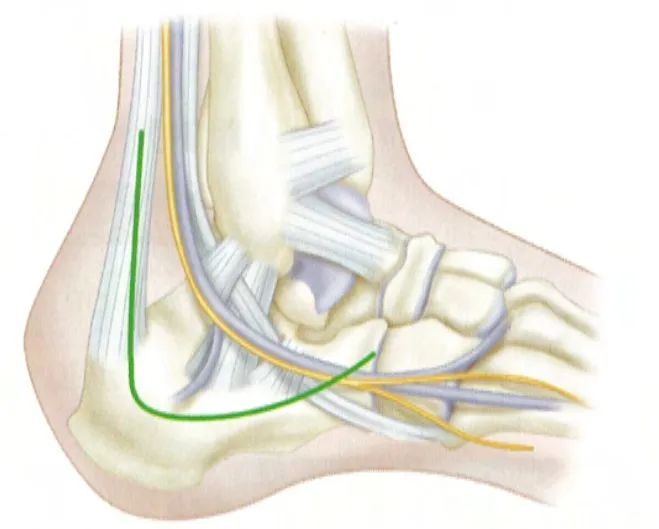
चौड़े पार्श्व दृष्टिकोण के साथ, चीरे का ऊर्ध्वाधर भाग फिबुला के सिरे से थोड़ा समीप और अकिलीज़ टेंडन के सामने से शुरू होता है। चीरा पार्श्व कैल्केनियल धमनी द्वारा पोषित चोटिल त्वचा के ठीक नीचे लगाया जाता है और पाँचवें मेटाटार्सल के आधार पर जुड़ता है। दोनों भाग एड़ी पर जुड़कर एक हल्का घुमावदार समकोण बनाते हैं। स्रोत: कैम्पबेल ऑर्थोपेडिक सर्जरी।
Pत्वचा में छेद करने की प्रक्रिया में कमी
1920 के दशक में, बोहलर ने कर्षण के तहत कैल्केनियस को कम करने की न्यूनतम आक्रामक उपचार विधि विकसित की, और उसके बाद लंबे समय तक, कर्षण के तहत परक्यूटेनियस पोकिंग रिडक्शन कैल्केनियस फ्रैक्चर के उपचार के लिए मुख्यधारा की विधि बन गई।
यह सबटैलर जोड़ में इंट्राआर्टिकुलर टुकड़ों के कम विस्थापन वाले फ्रैक्चर के लिए उपयुक्त है, जैसे कि सैंडर्स टाइप II और कुछ सैंडर्स III लिंगुअल फ्रैक्चर।
सैंडर्स टाइप III और गंभीर सबटैलर आर्टिकुलर सतह के ढहने के साथ कमिन्यूटेड सैंडर्स टाइप IV फ्रैक्चर के लिए, पोकिंग रिडक्शन मुश्किल है और कैल्केनियस की पश्च आर्टिकुलर सतह का एनाटॉमिकल रिडक्शन प्राप्त करना मुश्किल है।
कैल्केनियस की चौड़ाई को बहाल करना मुश्किल है, और विकृति को पूरी तरह से ठीक नहीं किया जा सकता है। यह अक्सर कैल्केनियस की पार्श्व दीवार को अलग-अलग मात्रा में प्रभावित करता है, जिसके परिणामस्वरूप निचले पार्श्व मैलियोलस का कैल्केनियस की पार्श्व दीवार से टकराव होता है, पेरोनियस लॉन्गस टेंडन का विस्थापन या संपीड़न होता है, और पेरोनियल टेंडन पर दबाव पड़ता है। इसके कारण कैल्केनियल इंपिंगमेंट सिंड्रोम, दर्द और पेरोनियस लॉन्गस टेंडोनाइटिस हो सकते हैं।
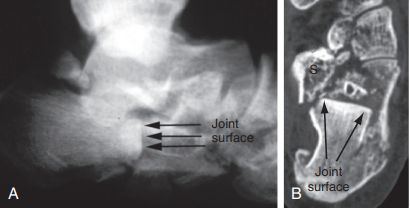
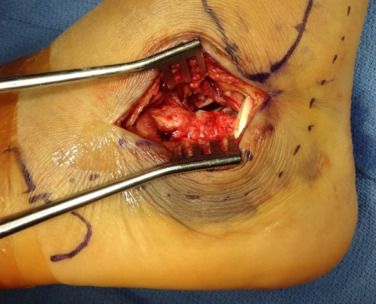
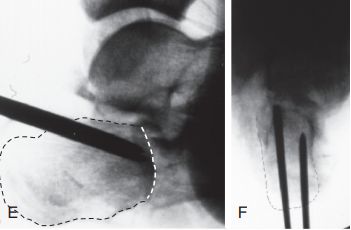
वेस्थ्यूज़/एसेक्स-लोप्रेस्टी तकनीक। A. पार्श्व फ्लोरोस्कोपी ने जीभ के आकार के टूटे हुए टुकड़े की पुष्टि की; B. क्षैतिज तल सीटी स्कैन ने सैंडेस टाइप IIC फ्रैक्चर दिखाया। दोनों छवियों में कैल्केनियस का अग्र भाग स्पष्ट रूप से खंडित है। S. वहन दूरी अचानक।
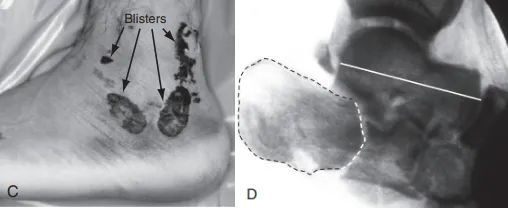
सी. गंभीर नरम ऊतक सूजन और छाले होने के कारण पार्श्व चीरा नहीं लगाया जा सका; डी. पार्श्व फ्लोरोस्कोपी से आर्टिकुलर सतह (बिंदीदार रेखा) और टैलर कोलैप्स (ठोस रेखा) दिखाई दे रहे हैं।
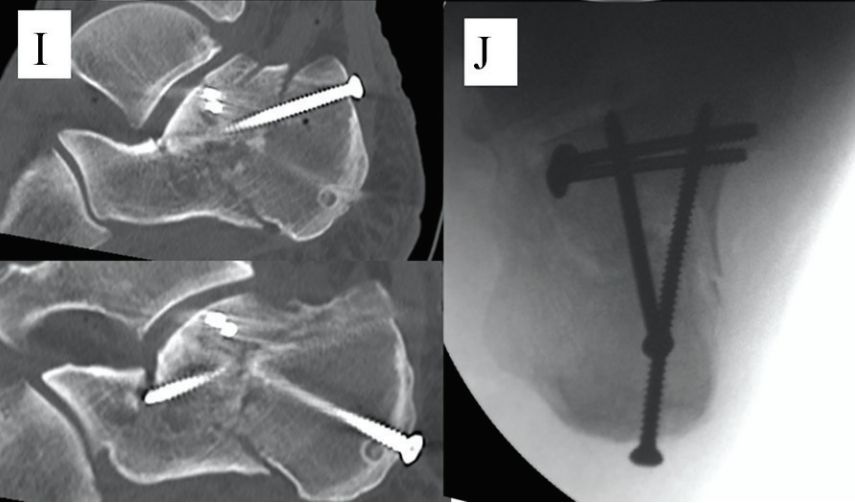
E और F. जीभ के आकार के टुकड़े के निचले हिस्से के समानांतर दो खोखले कील गाइड तार रखे गए थे, और बिंदीदार रेखा जोड़ रेखा है।
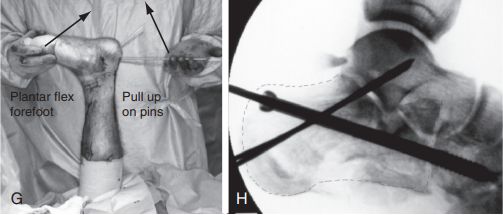
जी. घुटने के जोड़ को मोड़ें, गाइड पिन को ऊपर उठाएं, और साथ ही मध्य पैर को नीचे की ओर मोड़कर फ्रैक्चर को ठीक करें: एच. एक 6.5 मिमी का कैन्गुलेटेड स्क्रू क्यूबोइड हड्डी में लगाया गया और दो 2.0 मिमी के किर्शनेर तारों को कैल्केनियस के अग्र भाग के विखंडन के कारण फ्रैक्चर को ठीक करने के लिए सबस्पैन आर्टिकुलेट किया गया। स्रोत: मान फुट एंड एंकल सर्जरी।
Sइनस टारसी चीरा
फिबुला के सिरे से 1 सेंटीमीटर दूर चौथे मेटाटार्सल के आधार तक चीरा लगाया जाता है। 1948 में, पामर ने सबसे पहले साइनस टार्सी में एक छोटा चीरा लगाने की सूचना दी थी।
2000 में, एबमहेम एट अल. ने कैल्केनियल फ्रैक्चर के नैदानिक उपचार में टार्सल साइनस दृष्टिकोण का उपयोग किया।
o सबटैलर जोड़, पश्चवर्ती आर्टिकुलर सतह और अग्रपार्श्वीय फ्रैक्चर ब्लॉक को पूरी तरह से उजागर कर सकता है;
पार्श्व कैल्केनियल रक्त वाहिकाओं से पर्याप्त रूप से बचें;
इस प्रक्रिया में कैल्केनोफिबुलर लिगामेंट और सबपेरोनियल रेटिनाकुलम को काटने की आवश्यकता नहीं होती है, और ऑपरेशन के दौरान उचित उलटाव द्वारा जोड़ की जगह को बढ़ाया जा सकता है, जिससे छोटे चीरे और कम रक्तस्राव के लाभ मिलते हैं।
इसका नुकसान यह है कि इसमें पर्याप्त दृश्यता नहीं होती, जिससे फ्रैक्चर को ठीक करने और आंतरिक फिक्सेशन लगाने में बाधा आती है। यह केवल सैंडर्स टाइप I और टाइप II कैल्केनियल फ्रैक्चर के लिए ही उपयुक्त है।
Oब्लिक छोटा चीरा
साइनस टारसी चीरे का एक संशोधित रूप, जिसकी लंबाई लगभग 4 सेमी है, जो पार्श्व मैलियोलस से 2 सेमी नीचे और पश्चवर्ती आर्टिकुलर सतह के समानांतर केंद्रित है।
यदि पूर्व-ऑपरेटिव तैयारी पर्याप्त हो और परिस्थितियाँ अनुकूल हों, तो यह सैंडर्स टाइप II और III इंट्रा-आर्टिकुलर कैल्केनियल फ्रैक्चर पर भी अच्छा रिडक्शन और फिक्सेशन प्रभाव डाल सकता है; यदि दीर्घकालिक रूप से सबटैलर जॉइंट फ्यूजन की आवश्यकता हो, तो उसी चीरे का उपयोग किया जा सकता है।
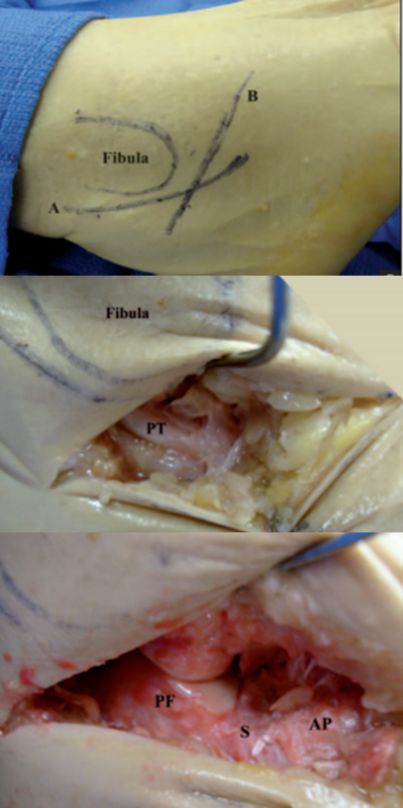
पीटी पेरोनियल टेंडन। पीएफ कैल्केनियस की पश्चवर्ती आर्टिकुलर सतह। एस साइनस टार्सी। एपी कैल्केनियल प्रोट्रूज़न।
पश्च अनुदैर्ध्य चीरा
एकिलीस टेंडन और लेटरल मैलियोलस के सिरे के बीच की रेखा के मध्य बिंदु से शुरू होकर, यह लगभग 3.5 सेमी की लंबाई के साथ लंबवत रूप से नीचे की ओर टैलर हील जॉइंट तक फैली होती है।
महत्वपूर्ण संरचनाओं को नुकसान पहुंचाए बिना, दूर के कोमल ऊतकों में कम चीरा लगाया जाता है, और पश्चवर्ती जोड़ की सतह अच्छी तरह से दिखाई देती है। त्वचा के माध्यम से चीरा लगाने और उसे सही जगह पर लाने के बाद, ऑपरेशन के दौरान दिए गए परिप्रेक्ष्य के मार्गदर्शन में एक एनाटॉमिकल बोर्ड डाला गया, और त्वचा के माध्यम से डाले गए स्क्रू को दबाव डालकर ठोककर स्थिर किया गया।
इस विधि का उपयोग सैंडर्स टाइप I, II और III के लिए किया जा सकता है, विशेष रूप से विस्थापित पश्चवर्ती आर्टिकुलर सतह या ट्यूबरोसिटी फ्रैक्चर के लिए।
हेरिंगबोन कट
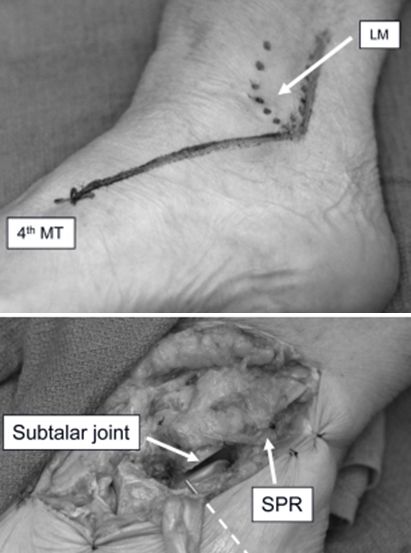
साइनस टार्सी चीरा का संशोधित रूप। पार्श्व मैलियोलस के सिरे से 3 सेमी ऊपर से, फिबुला की पश्च सीमा के साथ-साथ पार्श्व मैलियोलस के सिरे तक, और फिर चौथे मेटाटार्सल के आधार तक। यह सैंडर्स टाइप II और III कैल्केनियल फ्रैक्चर के अच्छे रिडक्शन और फिक्सेशन की अनुमति देता है, और आवश्यकता पड़ने पर ट्रांसफिबुला, टैलस, या पैर के पार्श्व स्तंभ को उजागर करने के लिए इसे बढ़ाया जा सकता है।
एलएम पार्श्व टखना। एमटी मेटाटार्सल जोड़। एसपीआर सुप्रा फिबुला रेटिनाकुलम।
Aआर्थ्रोस्कोपिक रूप से सहायता प्राप्त कमी
1997 में, रैमेल्ट ने प्रस्तावित किया कि सबटैलर आर्थ्रोस्कोपी का उपयोग प्रत्यक्ष दृष्टि के तहत कैल्केनियस की पश्चवर्ती आर्टिकुलर सतह को कम करने के लिए किया जा सकता है। 2002 में, रैमेल्ट ने पहली बार सैंडर्स टाइप I और II फ्रैक्चर के लिए आर्थ्रोस्कोपी की सहायता से परक्यूटेनियस रिडक्शन और स्क्रू फिक्सेशन किया।
सबटैलर आर्थ्रोस्कोपी मुख्य रूप से निगरानी और सहायक भूमिका निभाती है। इसके द्वारा सबटैलर आर्टिकुलर सतह की स्थिति का प्रत्यक्ष अवलोकन किया जा सकता है और रिडक्शन एवं इंटरनल फिक्सेशन की निगरानी में सहायता मिलती है। इसके अलावा, साधारण सबटैलर जोड़ विच्छेदन और ऑस्टियोफाइट रिसेक्शन भी किया जा सकता है।
इसके संकेत सीमित हैं: केवल सैंडर्स टाइप II के लिए जिसमें आर्टिकुलर सतह का हल्का विखंडन हो और AO/OTA टाइप 83-C2 फ्रैक्चर हो; जबकि सैंडर्स III, IV और AO/OTA टाइप 83-C3 फ्रैक्चर जिनमें आर्टिकुलर सतह का पतन हो, जैसे कि 83-C4 और 83-C4, का ऑपरेशन करना अधिक कठिन होता है।
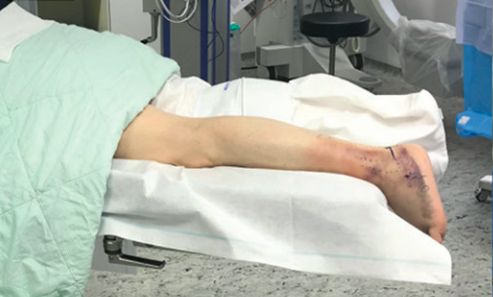
शरीर की स्थिति
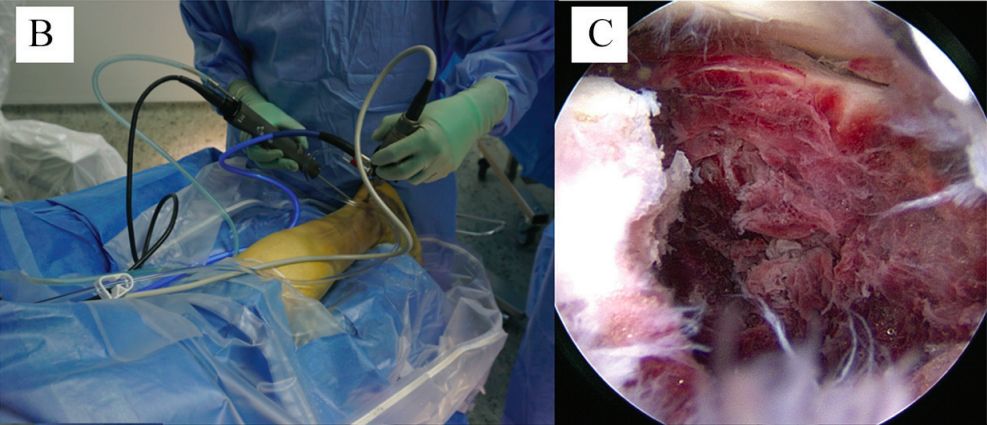
बी. टखने के पीछे की आर्थ्रोस्कोपी। सी. फ्रैक्चर और सबटैलर जोड़ तक पहुंच।
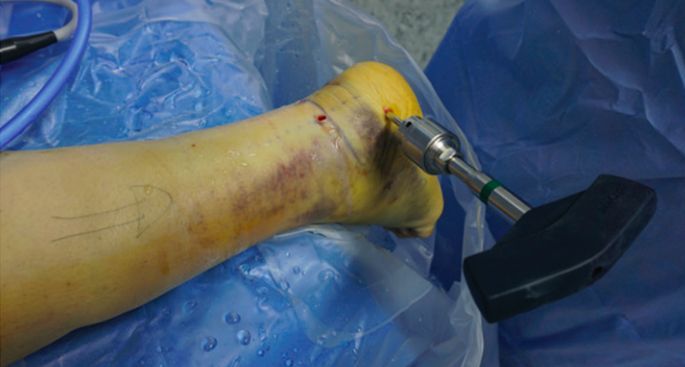
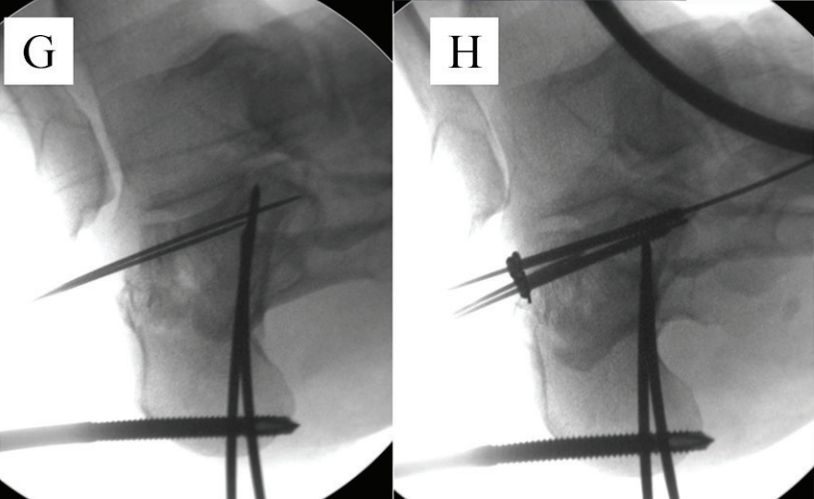
शैंट्ज़ स्क्रू लगाए गए।
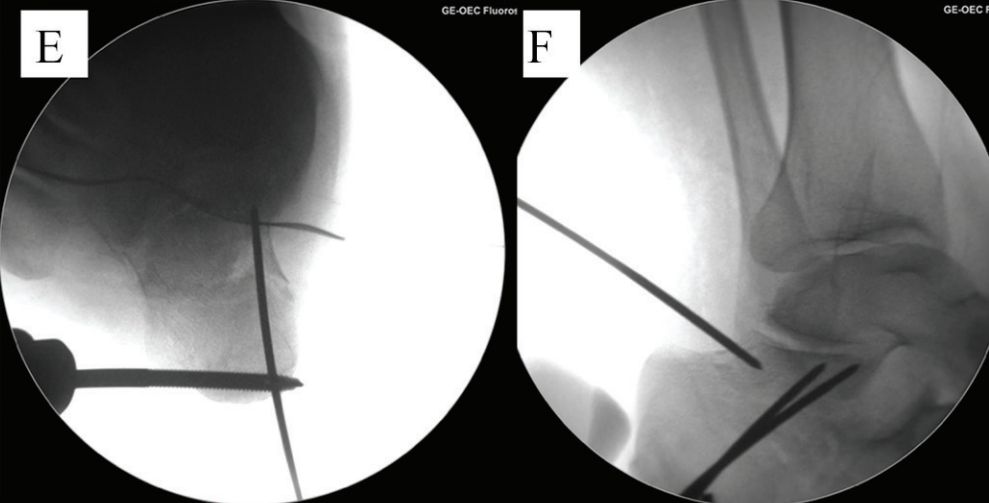
ई. रीसेट और अस्थायी निर्धारण। एफ. रीसेट के बाद।
जी. जोड़ की सतह पर हड्डी के ब्लॉक को अस्थायी रूप से स्थिर करें। एच. पेंचों से कसें।
i. ऑपरेशन के बाद का सैजिटल सीटी स्कैन। j. ऑपरेशन के बाद का एक्सियल परिप्रेक्ष्य।
इसके अलावा, सबटैलर जोड़ का स्थान संकरा होता है, और आर्थ्रोस्कोप को आसानी से लगाने के लिए जोड़ के स्थान को सहारा देने के लिए कर्षण या ब्रैकेट की आवश्यकता होती है; अंतःजोरीय हेरफेर के लिए जगह कम होती है, और लापरवाही से हेरफेर करने से आसानी से चिकित्सकीय उपचार से उपास्थि की सतह को नुकसान हो सकता है; अकुशल शल्य चिकित्सा तकनीकों से स्थानीय चोट लगने की संभावना रहती है।
Pत्वचा के गुब्बारा एंजियोप्लास्टी
2009 में, बानो ने कैल्केनियल फ्रैक्चर के उपचार के लिए बैलून डाइलेशन तकनीक का पहली बार प्रस्ताव रखा। सैंडर्स टाइप II फ्रैक्चर के लिए, अधिकांश साहित्य इस तकनीक के प्रभाव को निश्चित मानते हैं। लेकिन अन्य प्रकार के फ्रैक्चर का इलाज अधिक कठिन है।
ऑपरेशन के दौरान एक बार जब बोन सीमेंट सबटैलर जॉइंट स्पेस में घुस जाता है, तो इससे आर्टिकुलर सतह का घिसाव होगा और जोड़ों की गति सीमित हो जाएगी, और फ्रैक्चर को ठीक करने के लिए बैलून का विस्तार संतुलित नहीं होगा।
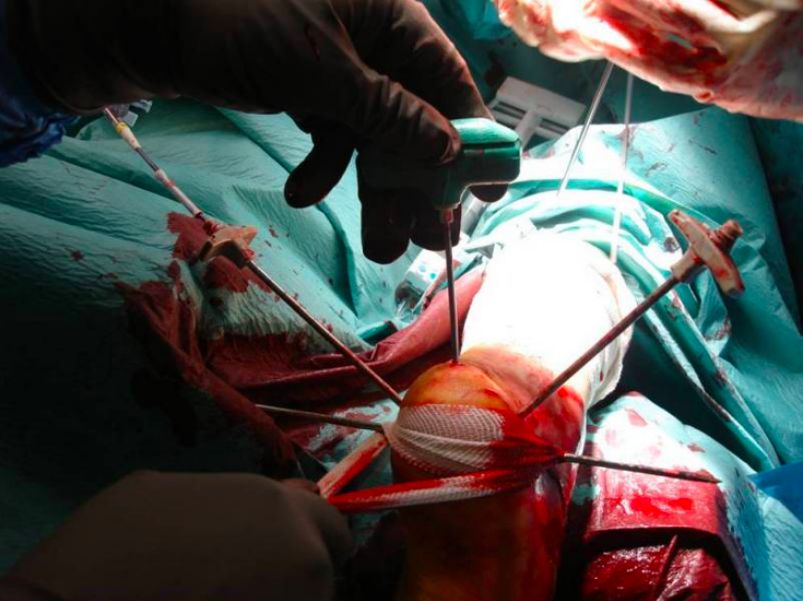
फ्लोरोस्कोपी के तहत कैनुला और गाइड वायर की स्थापना
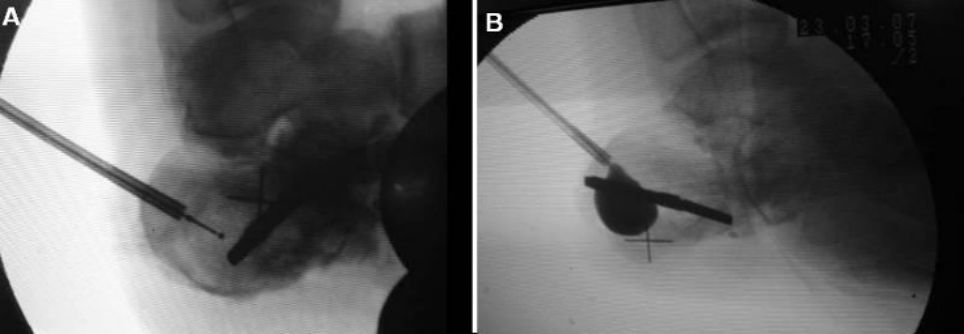
एयरबैग फूलने से पहले और बाद की तस्वीरें
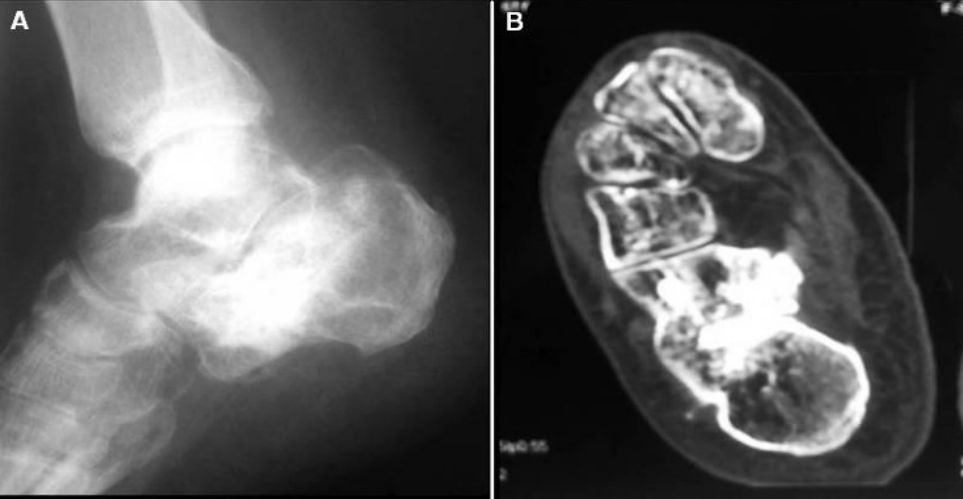
सर्जरी के दो साल बाद के एक्स-रे और सीटी स्कैन की तस्वीरें।
वर्तमान में, बैलून तकनीक के अनुसंधान नमूने आम तौर पर छोटे हैं, और अच्छे परिणाम प्राप्त करने वाले अधिकांश फ्रैक्चर कम ऊर्जा वाले आघात के कारण होते हैं। गंभीर फ्रैक्चर विस्थापन वाले कैल्केनियल फ्रैक्चर के लिए अभी और अनुसंधान की आवश्यकता है। इस पर थोड़े समय के लिए ही काम किया गया है, और इसकी दीर्घकालिक प्रभावकारिता और जटिलताएं अभी भी स्पष्ट नहीं हैं।
Cएल्केनियल इंट्रामेडुलरी नेल
2010 में, कैल्केनियल इंट्रामेडुलरी नेल तकनीक सामने आई। 2012 में, एम. गोल्डज़ैक ने इंट्रामेडुलरी नेलिंग के साथ कैल्केनियल फ्रैक्चर के न्यूनतम इनवेसिव उपचार का आविष्कार किया। यह महत्वपूर्ण है कि इंट्रामेडुलरी नेलिंग से फ्रैक्चर को पूरी तरह से ठीक नहीं किया जा सकता है।
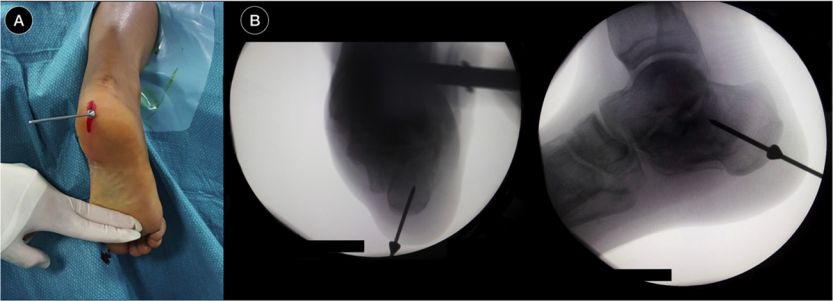
पोजिशनिंग गाइड पिन डालें, फ्लोरोस्कोपी
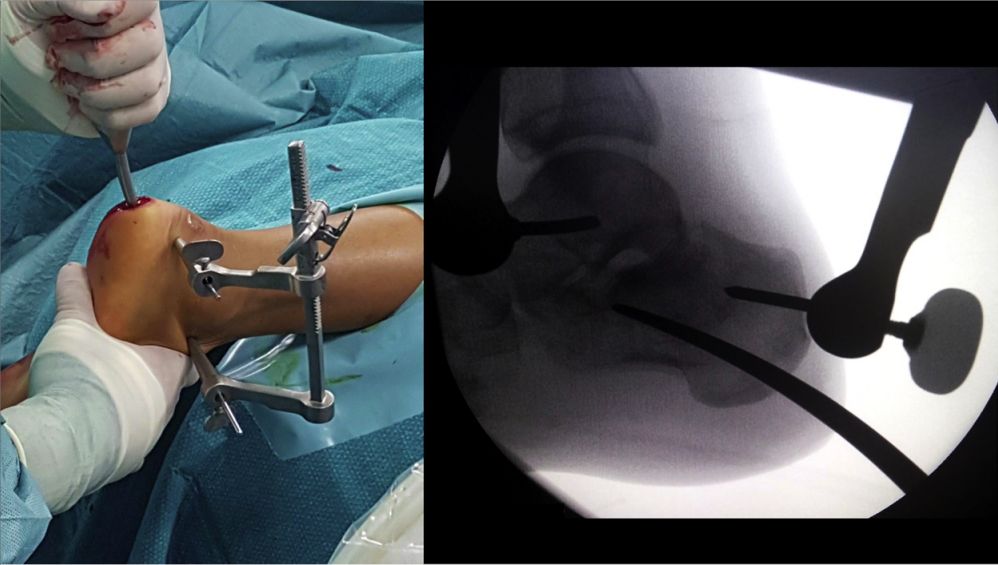
सबटैलर जोड़ को पुनः स्थापित करना
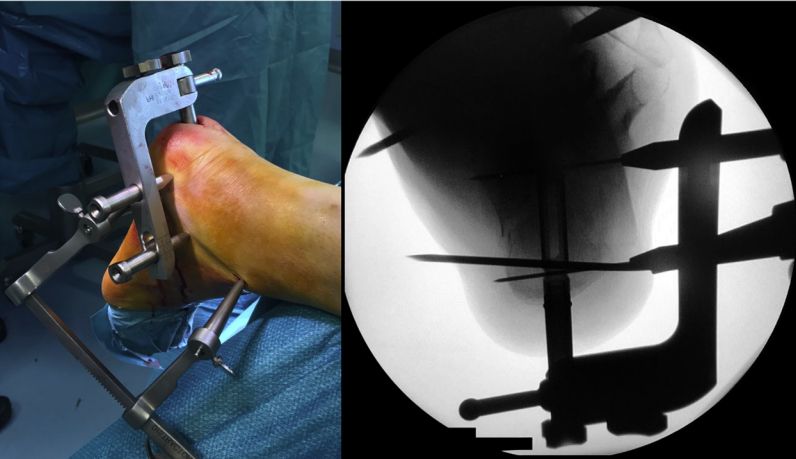
पोजिशनिंग फ्रेम को सही जगह पर रखें, इंट्रामेडुलरी नेल डालें और इसे दो 5 मिमी के कैन्गुलेटेड स्क्रू से कस दें।
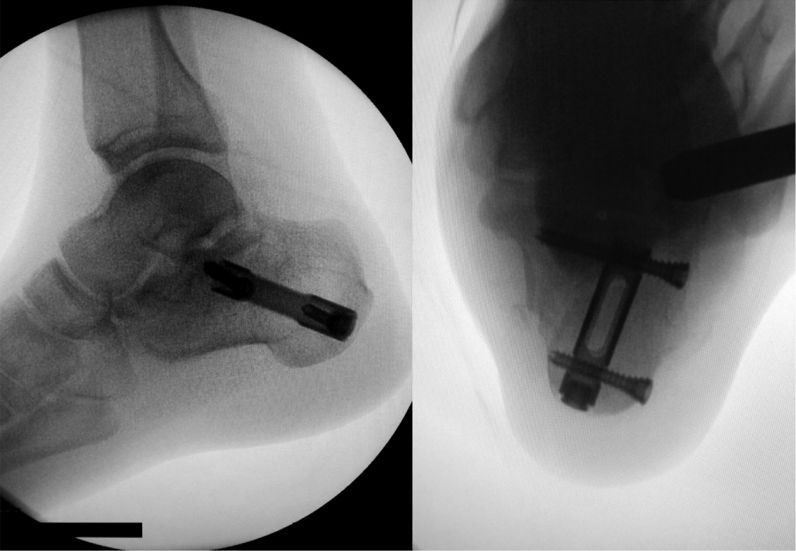
इंट्रामेडुलरी नेल लगाने के बाद का परिप्रेक्ष्य।
कैल्केनियस के सैंडर्स टाइप II और III फ्रैक्चर के उपचार में इंट्रामेडुलरी नेलिंग सफल सिद्ध हुई है। हालांकि कुछ चिकित्सकों ने इसे सैंडर्स IV फ्रैक्चर पर भी आजमाने का प्रयास किया, लेकिन रिडक्शन ऑपरेशन कठिन था और आदर्श रिडक्शन प्राप्त नहीं हो सका।
संपर्क व्यक्ति: योयो
WA/TEL:+8615682071283
पोस्ट करने का समय: 31 मई 2023