ट्रांसआर्टिकुलर एक्सटर्नल फ्रेम फिक्सेशन के लिए पूर्व-ऑपरेटिव तैयारी और स्थिति का वर्णन पहले ही किया जा चुका है।
इंट्रा-आर्टिकुलर फ्रैक्चर का पुनर्स्थापन और फिक्सेशन:
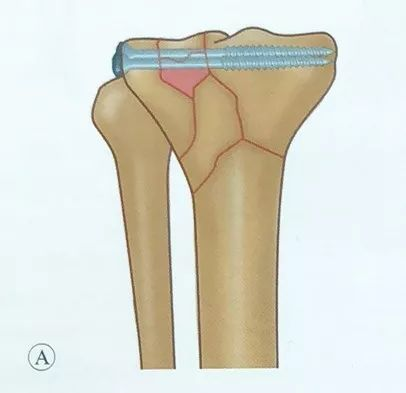
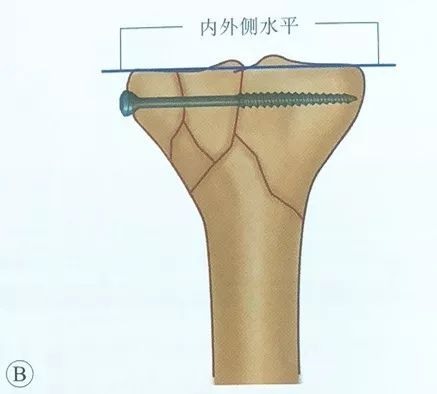
सीमित चीरा लगाकर जोड़ को स्थिर करने की विधि का प्रयोग किया जाता है। जोड़ की निचली सतह पर मौजूद फ्रैक्चर को आगे की ओर और बाहर की ओर लगाए गए छोटे चीरों तथा मेनिस्कस के नीचे जोड़ के कैप्सूल में लगाए गए पार्श्व चीरे के माध्यम से सीधे देखा जा सकता है।
प्रभावित अंग को खींचकर और स्नायुबंधन का उपयोग करके हड्डी के बड़े टुकड़ों को सीधा किया जा सकता है, और मध्यवर्ती संपीड़न को जोर लगाकर और खींचकर फिर से अपनी जगह पर लाया जा सकता है।
टिबिअल पठार की चौड़ाई को बहाल करने पर ध्यान दें, और जब आर्टिकुलर सतह के नीचे हड्डी में कोई दोष हो, तो आर्टिकुलर सतह को पुनर्स्थापित करने के लिए उसे ऊपर उठाने के बाद आर्टिकुलर सतह को सहारा देने के लिए बोन ग्राफ्टिंग करें।
मध्य और पार्श्व प्लेटफार्मों की ऊंचाई पर ध्यान दें, ताकि कोई आर्टिकुलर सतह का अंतर न हो।
रीसेट को बनाए रखने के लिए रीसेट क्लैंप या किर्शनेर पिन के साथ अस्थायी फिक्सेशन का उपयोग किया जाता है।
खोखले स्क्रू लगाते समय, स्क्रू को जोड़ की सतह के समानांतर और सबकोंड्रल हड्डी में लगाना चाहिए, ताकि फिक्सेशन की मजबूती बढ़ सके। ऑपरेशन के दौरान स्क्रू की जांच के लिए एक्स-रे फ्लोरोस्कोपी अवश्य की जानी चाहिए और स्क्रू को कभी भी जोड़ में न ठोकें।
एपिफ़िज़ियल फ्रैक्चर का पुनर्व्यवस्थापन:
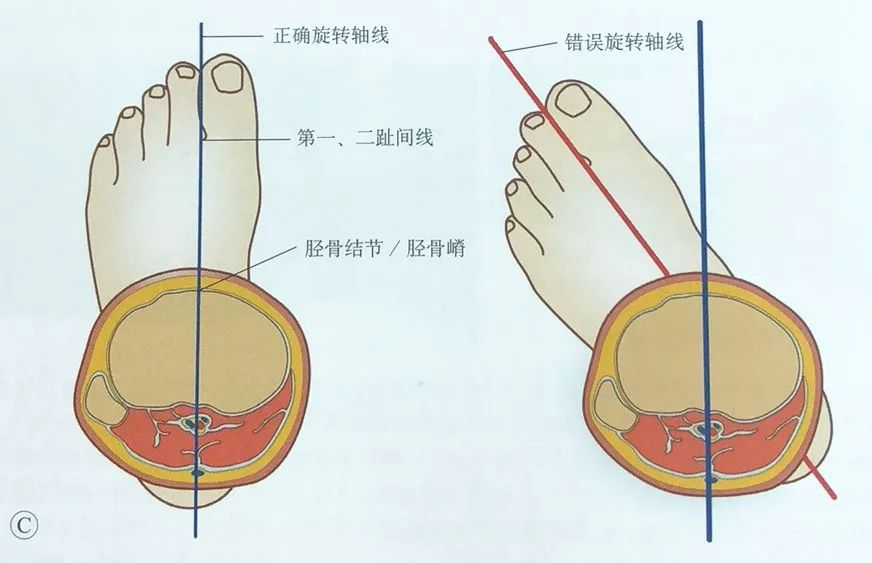
ट्रैक्शन प्रभावित अंग की लंबाई और यांत्रिक अक्ष को बहाल करता है।
प्रभावित अंग के घूर्णी विस्थापन को ठीक करने के लिए टिबियल ट्यूबरोसिटी को स्पर्श करके और इसे पहले और दूसरे पैर की उंगलियों के बीच में रखकर सावधानी बरती जाती है।
समीपस्थ रिंग प्लेसमेंट
टिबिअल पठार तनाव तार लगाने के लिए सुरक्षित क्षेत्रों की सीमा:
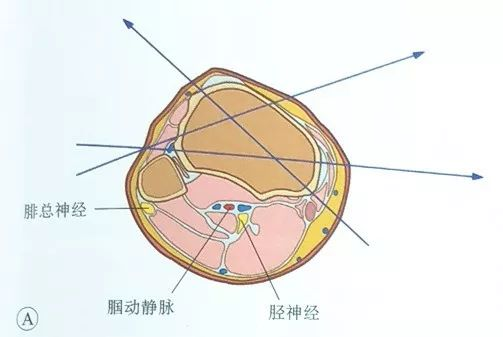
पॉपलिटियल धमनी, पॉपलिटियल शिरा और टिबियल तंत्रिका टिबिया के पीछे से गुजरती हैं, और कॉमन पेरोनियल तंत्रिका फिबुला के शीर्ष के पीछे से गुजरती है। इसलिए, सुई का प्रवेश और निकास दोनों टिबियल पठार के आगे से होना चाहिए, यानी सुई को टिबिया की मध्य सीमा के आगे और फिबुला की अग्र सीमा के आगे से स्टील की सुई में प्रवेश करना चाहिए और बाहर निकलना चाहिए।
पार्श्व भाग में, सुई को फिबुला के अग्र किनारे से डाला जा सकता है और अग्रमध्य भाग या मध्य भाग से बाहर निकाला जा सकता है; मध्य प्रवेश बिंदु आमतौर पर टिबियल पठार के मध्य किनारे और उसके अग्र भाग पर होता है, ताकि तनाव तार को अधिक मांसपेशी ऊतक से गुजरने से बचाया जा सके।
साहित्य में यह बताया गया है कि टेंशन वायर का प्रवेश बिंदु जोड़ की सतह से कम से कम 14 मिमी दूर होना चाहिए ताकि टेंशन वायर जोड़ के कैप्सूल में प्रवेश न कर सके और संक्रामक गठिया का कारण न बन सके।
पहला तनाव तार लगाएं:
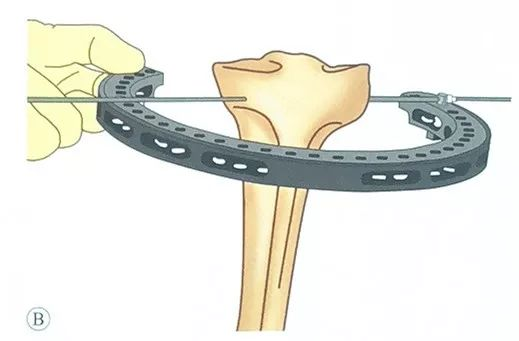
एक ऑलिव पिन का उपयोग किया जा सकता है, जिसे रिंग होल्डर पर लगे सेफ्टी पिन से गुजारा जाता है, जिससे ऑलिव का सिरा सेफ्टी पिन के बाहर की तरफ रहता है।
सहायक रिंग होल्डर की स्थिति को इस प्रकार बनाए रखता है कि वह जोड़ की सतह के समानांतर हो।
ऑलिव पिन को नरम ऊतक और टिबियल पठार से होते हुए ड्रिल करें, इसकी दिशा को नियंत्रित करते हुए यह सुनिश्चित करें कि प्रवेश और निकास बिंदु एक ही समतल में हों।
विपरीत दिशा से त्वचा से बाहर निकलने के बाद, सुई को तब तक बाहर निकालते रहें जब तक कि उसका सिरा सेफ्टी पिन से संपर्क न कर ले।
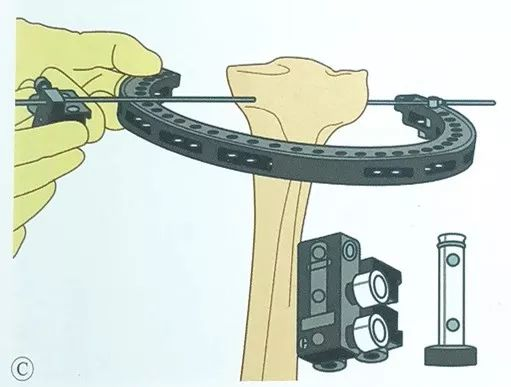
वायर क्लैंप स्लाइड को विपरीत दिशा में स्थापित करें और ऑलिव पिन को वायर क्लैंप स्लाइड के माध्यम से गुजारें।
ऑपरेशन के दौरान हमेशा इस बात का ध्यान रखें कि टिबियल पठार रिंग फ्रेम के केंद्र में रहे।
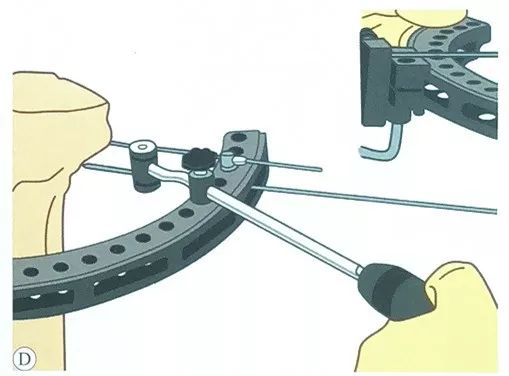
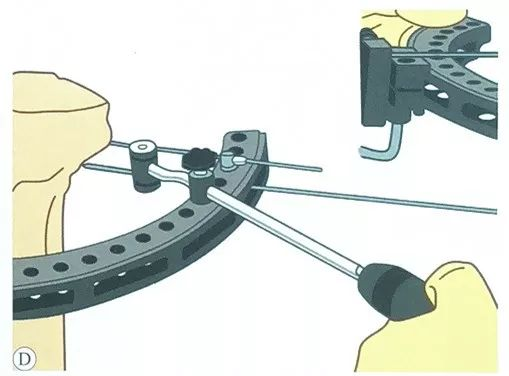
गाइड के माध्यम से, एक दूसरा तनाव तार समानांतर रूप से रखा जाता है, यह भी तार क्लैंप स्लाइड के विपरीत दिशा से होकर गुजरता है।
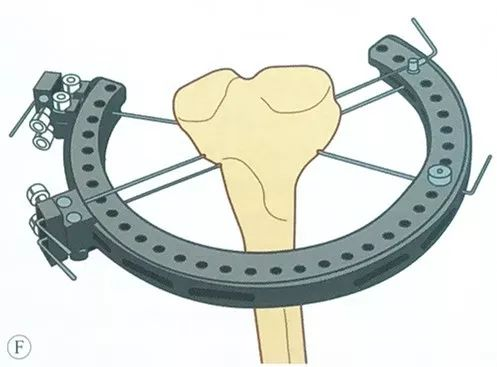
तीसरे तनाव तार को इस प्रकार लगाएं कि वह पिछले तनाव तारों के समूह के साथ यथासंभव सुरक्षित सीमा में रहे और सबसे बड़ा कोण बनाए, आमतौर पर स्टील के तारों के दो समूह 50° से 70° का कोण बना सकते हैं।
तनाव तार पर लगाया गया पूर्वभार: टाइटनर को पूरी तरह से कसें, तनाव तार के सिरे को टाइटनर से गुजारें, हैंडल को दबाएं, तनाव तार पर कम से कम 1200N का पूर्वभार लगाएं, और फिर एल-हैंडल लॉक लगाएं।
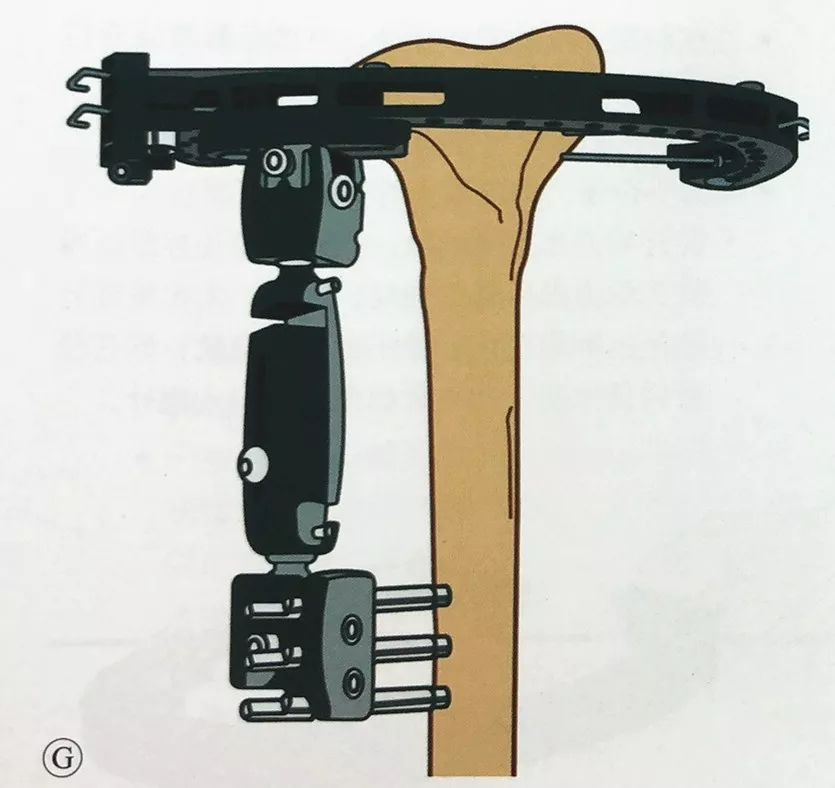
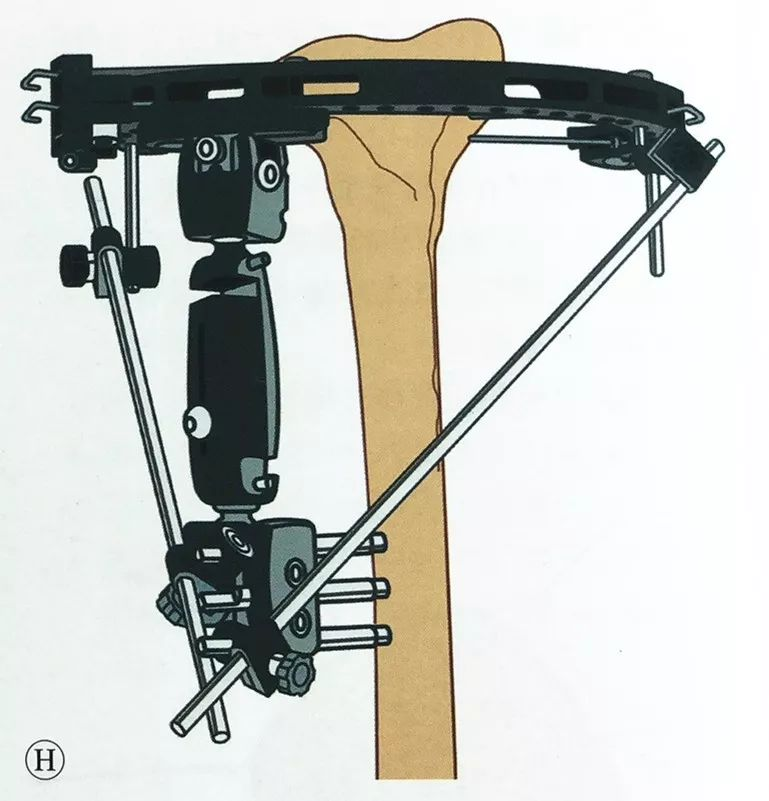
घुटने के आर-पार बाह्य स्थिरीकरण की उसी विधि का प्रयोग करते हुए, डिस्टल टिबिया में कम से कम दो शैंज़ स्क्रू लगाएं, सिंगल-आर्म्ड एक्सटर्नल फिक्सेटर को अटैच करें और इसे परिधीय एक्सटर्नल फिक्सेटर से जोड़ें, और स्थिरीकरण पूरा करने से पहले यह पुनः सुनिश्चित करें कि मेटाफिसिस और टिबियल स्टेम सामान्य यांत्रिक अक्ष और घूर्णी संरेखण में हैं।
यदि और अधिक स्थिरता की आवश्यकता हो, तो रिंग फ्रेम को कनेक्टिंग रॉड की मदद से बाहरी फिक्सेशन आर्म से जोड़ा जा सकता है।
चीरे को बंद करना
शल्य चिकित्सा के दौरान लगाए गए चीरे को परत दर परत बंद किया जाता है।
सुई के मार्ग को अल्कोहल युक्त जालीदार कपड़े से लपेटकर सुरक्षित किया जाता है।
ऑपरेशन के बाद का प्रबंधन
प्रावरणी सिंड्रोम और तंत्रिका चोट
चोट लगने के 48 घंटों के भीतर, फेशियल कम्पार्टमेंट सिंड्रोम की उपस्थिति का निरीक्षण और निर्धारण करने के लिए सावधानी बरतनी चाहिए।
प्रभावित अंग की रक्त वाहिकाओं का ध्यानपूर्वक निरीक्षण करें। रक्त की आपूर्ति में रुकावट या तंत्रिका तंत्र की कार्यक्षमता में लगातार कमी को आपातकालीन स्थिति मानकर उचित उपचार किया जाना चाहिए।
कार्यात्मक पुनर्वास
यदि शरीर के किसी अन्य हिस्से में चोट या अन्य कोई बीमारी न हो, तो ऑपरेशन के पहले दिन से ही कार्यात्मक व्यायाम शुरू किए जा सकते हैं। उदाहरण के लिए, क्वाड्रिसेप्स की आइसोमेट्रिक कॉन्ट्रैक्शन, घुटने की पैसिव मूवमेंट और टखने की एक्टिव मूवमेंट।
प्रारंभिक सक्रिय और निष्क्रिय गतिविधियों का उद्देश्य सर्जरी के बाद कम से कम समय में घुटने के जोड़ की गति की अधिकतम सीमा प्राप्त करना है, यानी 4-6 सप्ताह में घुटने के जोड़ की गति की पूरी सीमा प्राप्त करना। सामान्य तौर पर, सर्जरी घुटने की स्थिरता के पुनर्निर्माण के उद्देश्य को पूरा करने में सक्षम होती है, जिससे जल्दी ही घुटने के जोड़ को ठीक किया जा सकता है।
गतिविधि। यदि सूजन कम होने की प्रतीक्षा के कारण कार्यात्मक व्यायामों में देरी होती है, तो यह कार्यात्मक पुनर्प्राप्ति के लिए अनुकूल नहीं होगा।
वजन डालना: आमतौर पर जल्दी वजन डालने की सलाह नहीं दी जाती है, लेकिन कम से कम 10 से 12 सप्ताह बाद या फिर विशेष रूप से डिज़ाइन किए गए इंट्राआर्टिकुलर फ्रैक्चर के मामले में बाद में वजन डालना उचित होता है।
घाव भरने की प्रक्रिया: सर्जरी के बाद 2 सप्ताह के भीतर घाव भरने की प्रक्रिया पर बारीकी से नज़र रखें। यदि घाव में संक्रमण हो जाए या घाव भरने में देरी हो, तो यथाशीघ्र शल्य चिकित्सा की जानी चाहिए।
पोस्ट करने का समय: 16 अगस्त 2024










