पटेला, जिसे आमतौर पर घुटने की टोपी के नाम से जाना जाता है, क्वाड्रिसेप्स टेंडन में बनी एक सेसामॉइड हड्डी है और शरीर की सबसे बड़ी सेसामॉइड हड्डी भी है। यह चपटी और बाजरे के आकार की होती है, त्वचा के नीचे स्थित होती है और इसे आसानी से महसूस किया जा सकता है। हड्डी ऊपर से चौड़ी और नीचे की ओर नुकीली होती है, जिसका अगला भाग खुरदरा और पिछला भाग चिकना होता है। यह ऊपर-नीचे और दाएं-बाएं गति कर सकती है और घुटने के जोड़ की रक्षा करती है। पटेला का पिछला भाग चिकना होता है और उपास्थि से ढका होता है, जो फीमर की पटेला सतह से जुड़ा होता है। अगला भाग खुरदरा होता है और क्वाड्रिसेप्स टेंडन इससे होकर गुजरता है।
पटेला कोंड्रोमैलेशिया घुटने के जोड़ों की एक आम बीमारी है। पहले यह बीमारी मध्यम आयु वर्ग और बुजुर्ग लोगों में आम थी। अब, खेल और फिटनेस के बढ़ते चलन के साथ, यह बीमारी युवाओं में भी तेजी से फैल रही है।
I. कॉन्ड्रोमैलेशिया पटेला का सही अर्थ और कारण क्या है?
चोंड्रोमैलेशिया पटेली (सीएमपी) पटेलाफेमोरल जोड़ का एक ऑस्टियोआर्थराइटिस है जो पटेला उपास्थि की सतह को लगातार नुकसान पहुंचने के कारण होता है। इससे उपास्थि में सूजन, दरारें, टूटना, क्षरण और झड़ना जैसी समस्याएं उत्पन्न होती हैं। अंततः, विपरीत फीमोरल कॉन्डाइल उपास्थि में भी इसी प्रकार के रोग संबंधी परिवर्तन होते हैं। सीएमपी का सही अर्थ है: पटेला उपास्थि का नरम होना, और साथ ही पटेला में दर्द, पटेला से घर्षण की आवाज आना और क्वाड्रिसेप्स की मांसपेशियों का कमजोर होना जैसे लक्षण और संकेत दिखाई देना।
क्योंकि आर्टिकुलर कार्टिलेज में तंत्रिका तंत्र नहीं होता, इसलिए कॉन्ड्रोमैलेशिया के कारण होने वाले दर्द का तंत्र अभी तक स्पष्ट नहीं है। सीएमपी कई कारकों के संयुक्त प्रभाव का परिणाम है। पटेलाफेमोरल जोड़ के दबाव में परिवर्तन लाने वाले विभिन्न कारक बाहरी कारण हैं, जबकि ऑटोइम्यून प्रतिक्रियाएं, कार्टिलेज डिस्ट्रॉफी और इंट्राओसियस दबाव में परिवर्तन कॉन्ड्रोमैलेशिया पटेला के आंतरिक कारण हैं।
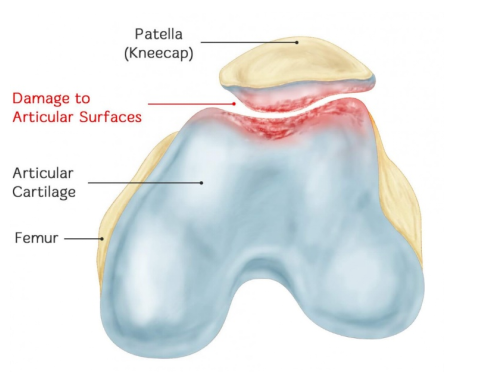
II. कॉन्ड्रोमैलेशिया पटेली की सबसे महत्वपूर्ण विशेषता विशिष्ट रोग संबंधी परिवर्तन हैं। तो रोग संबंधी परिवर्तनों के परिप्रेक्ष्य से, कॉन्ड्रोमैलेशिया पटेली को किस प्रकार वर्गीकृत किया जाता है?
इन्सॉल ने सीएमपी की चार रोग संबंधी अवस्थाओं का वर्णन किया: अवस्था I शोफ के कारण उपास्थि का नरम होना है, अवस्था II नरम क्षेत्र में दरारों के कारण होती है, अवस्था III आर्टिकुलर उपास्थि का विखंडन है; अवस्था IV ऑस्टियोआर्थराइटिस के क्षरणकारी परिवर्तनों और आर्टिकुलर सतह पर सबकोंड्रल हड्डी के उजागर होने को संदर्भित करती है।
आउटरब्रिज ग्रेडिंग प्रणाली पटेला के जोड़ उपास्थि में होने वाली क्षति का प्रत्यक्ष अवलोकन या आर्थ्रोस्कोपी द्वारा मूल्यांकन करने के लिए सबसे उपयोगी है। आउटरब्रिज ग्रेडिंग प्रणाली इस प्रकार है:
ग्रेड I: केवल आर्टिकुलर कार्टिलेज नरम होता है (बंद कार्टिलेज नरमी)। इसका आकलन करने के लिए आमतौर पर प्रोब या अन्य उपकरण से स्पर्श संबंधी प्रतिक्रिया की आवश्यकता होती है।
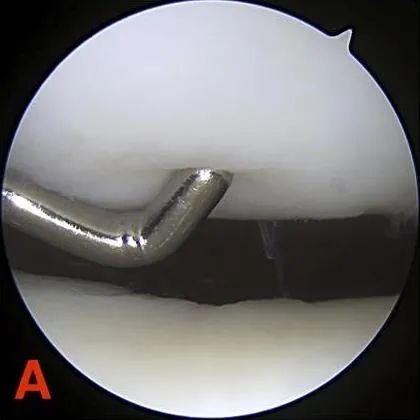
ग्रेड II: आंशिक मोटाई वाले दोष जिनका व्यास 1.3 सेमी (0.5 इंच) से अधिक न हो या जो सबकोंड्रल हड्डी तक न पहुँचते हों।
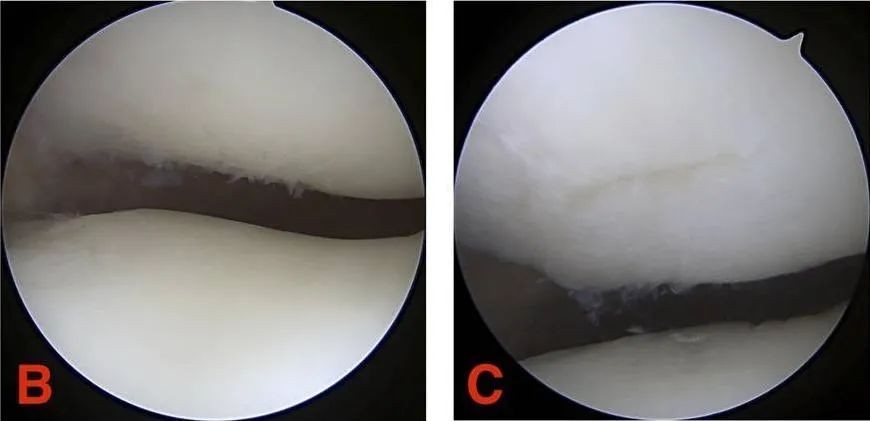
ग्रेड III: उपास्थि की दरार का व्यास 1.3 सेमी (1/2 इंच) से अधिक होता है और यह सबकोंड्रल हड्डी तक फैली होती है।
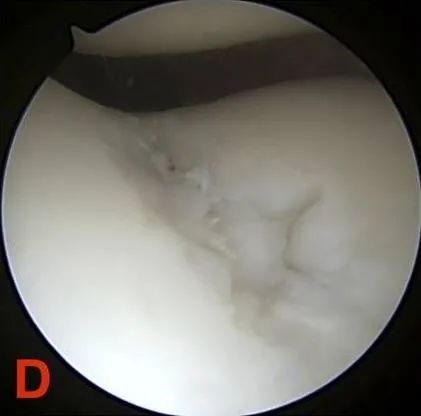
ग्रेड IV: सबकोंड्रल हड्डी का एक्सपोजर।
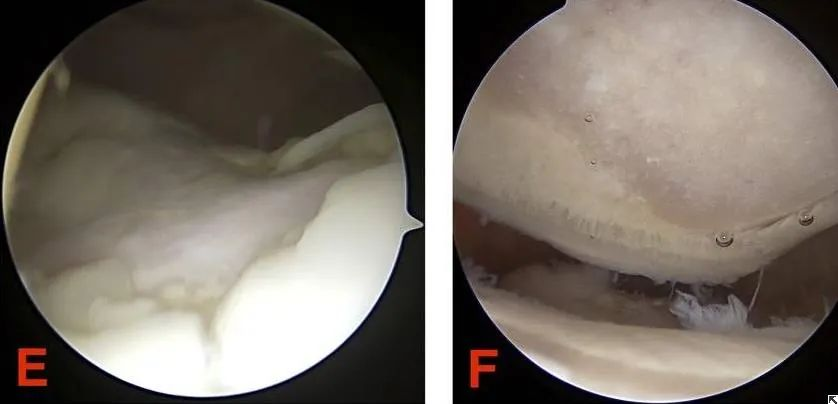
III. रोगविज्ञान और वर्गीकरण दोनों ही कॉन्ड्रोमैलेशिया पटेला के सार को दर्शाते हैं। तो कॉन्ड्रोमैलेशिया पटेला के निदान के लिए सबसे महत्वपूर्ण लक्षण और परीक्षण क्या हैं?
इस बीमारी का निदान मुख्य रूप से पटेला के पीछे होने वाले दर्द पर आधारित है, जो पटेला ग्राइंडिंग टेस्ट और सिंगल-लेग स्क्वाट टेस्ट के दौरान होता है। यह पता लगाना ज़रूरी है कि क्या मेनिस्कस की चोट और ट्रॉमेटिक आर्थराइटिस दोनों एक साथ मौजूद हैं। हालांकि, पटेला कॉन्ड्रोमैलेशिया की गंभीरता और घुटने के आगे के हिस्से में दर्द के लक्षणों के बीच कोई सीधा संबंध नहीं है। एमआरआई एक अधिक सटीक निदान विधि है।
इसका सबसे आम लक्षण पटेला के पीछे और घुटने के अंदर हल्का दर्द होना है, जो परिश्रम करने या सीढ़ियों से ऊपर या नीचे जाने के बाद बढ़ जाता है।
शारीरिक परीक्षण में पटेला, पेरीपटेला, पटेला मार्जिन और पोस्टीरियर पटेला में स्पष्ट कोमलता दिखाई देती है, जिसके साथ पटेला स्लाइडिंग दर्द और पटेला फ्रिक्शन ध्वनि भी हो सकती है। जोड़ों में सूजन और क्वाड्रिसेप्स एट्रोफी भी हो सकती है। गंभीर मामलों में, घुटने का फ्लेक्सन और एक्सटेंशन सीमित हो जाता है और रोगी एक पैर पर खड़ा नहीं हो पाता है। पटेला कम्प्रेशन टेस्ट के दौरान, पटेला के पीछे तेज दर्द होता है, जो पटेला आर्टिकुलर कार्टिलेज क्षति का संकेत देता है, जिसका निदान में महत्वपूर्ण योगदान है। एप्रिहेंसिव टेस्ट अक्सर पॉजिटिव होता है, और स्क्वाट टेस्ट भी पॉजिटिव होता है। जब घुटने को 20° से 30° तक मोड़ा जाता है, यदि पटेला की आंतरिक और बाहरी गति की सीमा पटेला के अनुप्रस्थ व्यास के 1/4 से अधिक हो जाती है, तो यह पटेला सबलक्सेशन का संकेत देता है। 90° घुटने के फ्लेक्सन के क्यू कोण को मापने से पटेला की असामान्य गति पथ का पता चल सकता है।
सबसे विश्वसनीय सहायक परीक्षण एमआरआई है, जिसने धीरे-धीरे आर्थ्रोस्कोपी का स्थान ले लिया है और यह सीएमपी का एक गैर-आक्रामक और विश्वसनीय साधन बन गया है। इमेजिंग परीक्षण मुख्य रूप से इन मापदंडों पर केंद्रित होते हैं: पटेला की ऊंचाई (कैटन इंडेक्स, पीएच), फीमोरल ट्रोक्लियर ग्रूव कोण (एफटीए), फीमोरल ट्रोक्लियर का पार्श्व सतह अनुपात (एसएलएफआर), पटेला फिट कोण (पीसीए), पटेला टिल्ट कोण (पीटीए), जिनमें से पीएच, पीसीए और पीटीए प्रारंभिक सीएमपी के सहायक निदान के लिए विश्वसनीय घुटने के जोड़ के मापदंड हैं।
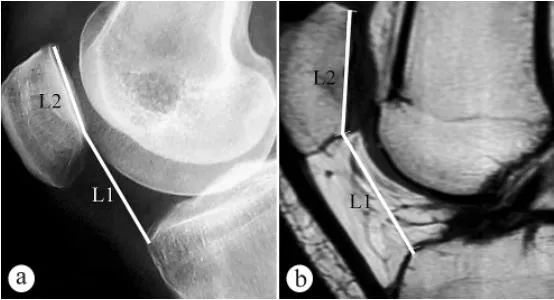
पटेला की ऊंचाई (कैटन इंडेक्स, पीएच) मापने के लिए एक्स-रे और एमआरआई का उपयोग किया गया: a. घुटने को 30° पर मोड़कर भार वहन करते हुए खड़े होने की स्थिति में एक्सियल एक्स-रे, b. घुटने को 30° पर मोड़कर एमआरआई। L1 पटेला का झुकाव कोण है, जो पटेलाफेमोरल जोड़ की सतह के सबसे निचले बिंदु से टिबियल पठार की आकृति के अग्र ऊपरी कोण तक की दूरी है, L2 पटेलाफेमोरल जोड़ की सतह की लंबाई है, और कैटन इंडेक्स = L1/L2।
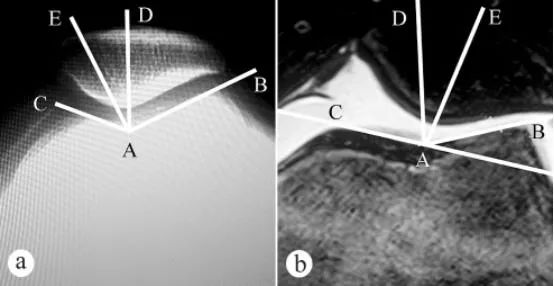
फीमोरल ट्रोक्लियर ग्रूव कोण और पटेला फिट कोण (PCA) को एक्स-रे और एमआरआई द्वारा मापा गया: a. भार वहन करते हुए खड़े होने की स्थिति में घुटने को 30° पर मोड़कर अक्षीय एक्स-रे; b. घुटने को 30° पर मोड़कर एमआरआई। फीमोरल ट्रोक्लियर ग्रूव कोण दो रेखाओं से मिलकर बनता है, अर्थात् फीमोरल ट्रोक्लियर ग्रूव का सबसे निचला बिंदु A, मेडियल ट्रोक्लियर आर्टिकुलर सतह का सबसे ऊँचा बिंदु C और लेटरल ट्रोक्लियर आर्टिकुलर सतह का सबसे ऊँचा बिंदु B। ∠BAC फीमोरल ट्रोक्लियर ग्रूव कोण है। पटेला की अक्षीय छवि पर फीमोरल ट्रोक्लियर ग्रूव कोण बनाया गया, और फिर ∠BAC का समद्विभाजक AD खींचा गया। इसके बाद फीमोरल ट्रोक्लियर ग्रूव के सबसे निचले बिंदु A को मूल बिंदु मानकर पटेला क्रेस्ट के सबसे निचले बिंदु E से होकर एक सीधी रेखा AE खींची गई। सीधी रेखा AD और AE के बीच का कोण (∠DAE) पटेला फिट कोण कहलाता है।
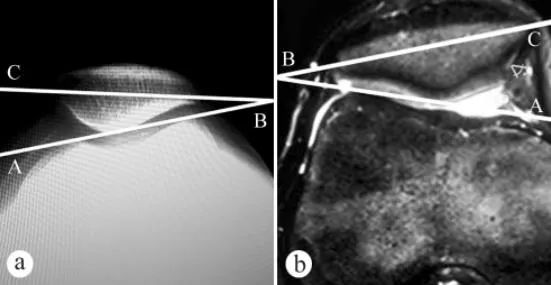
पटेला के झुकाव कोण (पीटीए) को मापने के लिए एक्स-रे और एमआरआई का उपयोग किया गया: a. घुटने को 30° पर मोड़कर भार सहित खड़े होने की स्थिति में अक्षीय एक्स-रे, b. घुटने को 30° पर मोड़कर एमआरआई। पटेला का झुकाव कोण, मीडियल और लेटरल फीमोरल कॉन्डाइल के उच्चतम बिंदुओं को जोड़ने वाली रेखा और पटेला के अनुप्रस्थ अक्ष के बीच का कोण है, अर्थात् ∠ABC।
प्रारंभिक अवस्था में सीएमपी का निदान रेडियोग्राफ द्वारा मुश्किल होता है, जब तक कि यह उन्नत अवस्था में न पहुंच जाए, जहां उपास्थि का व्यापक नुकसान, जोड़ों के बीच की जगह का कम होना और संबंधित सबकोंड्रल हड्डी का सख्त होना और सिस्टिक परिवर्तन स्पष्ट रूप से दिखाई देने लगते हैं। आर्थ्रोस्कोपी से विश्वसनीय निदान प्राप्त किया जा सकता है क्योंकि यह पटेलाफेमोरल जोड़ का उत्कृष्ट दृश्य प्रदान करता है; हालांकि, पटेला कोंड्रोमैलेशिया की गंभीरता और लक्षणों की तीव्रता के बीच कोई स्पष्ट संबंध नहीं है। इसलिए, इन लक्षणों को आर्थ्रोस्कोपी का संकेत नहीं माना जाना चाहिए। इसके अलावा, आर्थ्रोग्राफी, एक आक्रामक नैदानिक विधि होने के कारण, आमतौर पर केवल रोग की उन्नत अवस्था में ही उपयोग की जाती है। एमआरआई एक गैर-आक्रामक नैदानिक विधि है जो उपास्थि के घावों के साथ-साथ उपास्थि की आंतरिक विकृतियों का पता लगाने की अनूठी क्षमता प्रदान करती है, इससे पहले कि उपास्थि का आकारिक नुकसान नग्न आंखों से दिखाई दे।
IV. कॉन्ड्रोमैलेशिया पटेली प्रतिवर्ती हो सकती है या पटेलाफेमोरल आर्थराइटिस में विकसित हो सकती है। रोग के प्रारंभिक चरणों में प्रभावी रूढ़िवादी उपचार शीघ्रता से दिया जाना चाहिए। तो, रूढ़िवादी उपचार में क्या शामिल है?
आम तौर पर यह माना जाता है कि शुरुआती चरण (चरण I से II) में पटेला उपास्थि में अभी भी ठीक होने की क्षमता होती है, और प्रभावी गैर-सर्जिकल उपचार किया जाना चाहिए। इसमें मुख्य रूप से गतिविधि पर प्रतिबंध या आराम, और आवश्यकता पड़ने पर नॉन-स्टेरॉयडल सूजन-रोधी दवाओं का उपयोग शामिल है। इसके अलावा, रोगियों को क्वाड्रिसेप्स मांसपेशियों को मजबूत करने और घुटने के जोड़ की स्थिरता बढ़ाने के लिए फिजियोथेरेपिस्ट की देखरेख में व्यायाम करने के लिए प्रोत्साहित किया जाना चाहिए।
यह ध्यान देने योग्य है कि घुटने को स्थिर रखने के दौरान, आमतौर पर घुटने के ब्रेस या ऑर्थोसिस पहने जाते हैं, और प्लास्टर लगाने से यथासंभव बचा जाता है, क्योंकि इससे जोड़ों की उपास्थि में निष्क्रियता के कारण चोट लग सकती है; हालांकि ब्लॉक थेरेपी से लक्षणों में आराम मिल सकता है, लेकिन हार्मोन का उपयोग नहीं किया जाना चाहिए या बहुत कम मात्रा में किया जाना चाहिए, क्योंकि वे ग्लाइकोप्रोटीन और कोलेजन के संश्लेषण को रोकते हैं और उपास्थि की मरम्मत को प्रभावित करते हैं; जब जोड़ों में सूजन और दर्द अचानक बढ़ जाए, तो बर्फ की सिकाई की जा सकती है, और 48 घंटे बाद फिजियोथेरेपी और गर्म सिकाई की जा सकती है।
V. अंतिम चरण के रोगियों में, जोड़ों की उपास्थि की मरम्मत करने की क्षमता कम होती है, इसलिए रूढ़िवादी उपचार अक्सर अप्रभावी होता है और शल्य चिकित्सा की आवश्यकता होती है। शल्य चिकित्सा में क्या शामिल है?
शल्य चिकित्सा के संकेत निम्नलिखित स्थितियों में शामिल हैं: कई महीनों तक सख्त रूढ़िवादी उपचार के बाद भी पटेला में दर्द बना रहता है; यदि जन्मजात या अर्जित विकृति है, तो शल्य चिकित्सा पर विचार किया जा सकता है। यदि आउटरब्रिज III-IV उपास्थि क्षति होती है, तो उस दोष को वास्तविक आर्टिकुलर उपास्थि से कभी भी भरा नहीं जा सकता। इस स्थिति में, केवल क्षतिग्रस्त उपास्थि क्षेत्र को लगातार अधिक भार के साथ छीलने से आर्टिकुलर सतह के क्षरण की प्रक्रिया को रोका नहीं जा सकता।
शल्य चिकित्सा विधियों में निम्नलिखित शामिल हैं:
(1) आर्थ्रोस्कोपिक सर्जरी, कॉन्ड्रोमैलेशिया पटेला के निदान और उपचार के प्रभावी साधनों में से एक है। इसके द्वारा सूक्ष्मदर्शी से उपास्थि की सतह में होने वाले परिवर्तनों का प्रत्यक्ष अवलोकन किया जा सकता है। हल्के मामलों में, पटेला की आर्टिकुलर उपास्थि पर मौजूद छोटे क्षरण घावों को खुरचकर उनकी मरम्मत को बढ़ावा दिया जा सकता है।
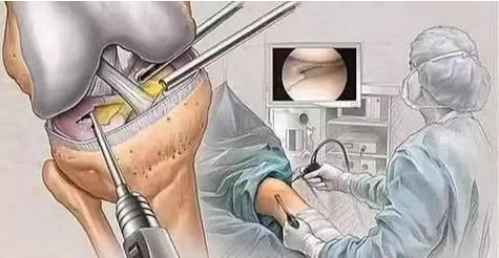

(2) पार्श्व फीमोरल कंडाइल उत्थान; (3) पटेला उपास्थि सतह का उच्छेदन। यह सर्जरी उपास्थि की मरम्मत को बढ़ावा देने के लिए उपास्थि की मामूली क्षति वाले रोगियों के लिए की जाती है; (4) पटेला उपास्थि सतह को गंभीर क्षति वाले रोगियों के लिए पटेला उच्छेदन किया जाता है।
पोस्ट करने का समय: 15 नवंबर 2024










